Die Entstehung des Wundnetz Dresden
Das Wundnetz Dresden geht aus einem strukturellen Aufbau eines Wundnetzes in Jena beginnend im Jahre 1999 hervor. Die Wurzeln für den Aufbau eines Wundnetzes liegen für Herrn Steffen Westerich in Jena – Thüringen. Hier hatte Herr Steffen Westerich beginnend im Jahre 1999 bis 2006 ein erfolgreiches Wundnetz mit dem Universitätsklinikum Jena, der Helios Klinik Blankeinhain und weiteren vielen Fach- und Hausärzten sowie weiteren vielen Nichtärztlichen Dienstleister aus der Region aufgebaut.
Im Jahre 2006 wurde dann ein Wundzentrum an den Praxen Dres. Phillip und Christine Zollmann in Jena in Zusammenarbeit mit dem Universitätsklinikum Jena, Klinik für Dermatologie, Prof Dr med Johannes Norgauer etabliert.
Aus dem Aufbau des Wundnetzes und Wundzentrum Jena wurden die fachlichen Grundlagen für den Aufbau des Wundnetzes in Dresden mitgenommen.
Für das Wundnetz + Wundzentrum Dresden sind die Initiatoren Herr Prof. Wollina und Herr Steffen Westerich, der Projektleiter für das Wundnetz + Wundzentrum Dresden ist Herr Steffen Westerich.
Herr Steffen Westerich hat sich seit 1997 auf Haut und Wunden spezialisiert, ursprünglich aus der Medizintechnik kommend und 2008 mit einem weiteren abgeschlossenen Betriebswirtschaft Studium, hat er sich in all den Jahren im Bereich Wundmanagement weitergebildet und etabliert. Aus den vorangegangenen Aktivitäten entwickelte sich dann zum Ende 2011 die Gründung des Wundzentrum Dresden.
Mit dem Wundzentrum arbeiten derzeit als zuweisende und kooperierende Ärzte 41 Arztpraxen und 8 Kliniken aus dem Raum Dresden zusammen.
Weiterhin arbeiten derzeit 37 Nichtärztliche Kooperationspartner wie Pflegedienste, Physiotherapeuten, Podologen, Schuhorthopädietechniker, Orthopädietechniker und Apotheken mit dem Wundnetz + Wundzentrum Dresden und Umland zusammen.
Eine Wunde wird als chronisch bezeichnet, wenn sie nach einer definierten Zeit von 4 – 12 Wochen unter fachgerechter Therapie keinen Heilungstendenzen aufzeigt. Ulcus cruris, diabetisches Fußsyndrom und Dekubitus sind die häufigsten Arten chronischer Wunden und entstehen übrwiegend durch Komplikationen von bereits bestehenden Grundkrankheiten.
Die Wundversorgung wird von uns als multiprofessionelle, interdiziplinäre und intersektorale Aufgabe gesehen.
4 Millionen betroffene Patienten allein in Deutschland
Mit ca. 4 Millionen betroffenen Menschen stellt die Versorgung dieser Wunden eine hohe pflegerische, medizinische und wirtschaftliche Herausforderung an alle Beteiligten dar. Die jährlichen Kosten für die Behandlung chronischer Wunden betragen geschätzte 4 Milliarden Euro.
Aufgrund der demografischen Entwicklung kann davon ausgegangen werden, dass diese Zahlen noch erheblich ansteigen werden – bedingt durch die steigende Anzahl von älteren Menschen mit gefäßbedingten Grunderkrankungen und/oder mit Diabetes.
Volkskrankheit Diabetes & Gefäßerkrankung als Hauptursache
In Deutschland gibt es miitlerweile knapp 8 Millionen Diabetiker. Etwa 7% der Betroffenen leiden an einer chronischen Wunde, dem diabetischen Fußsyndrom. Dieser Hautdeffekt führt ohne eine professionelle und konsequente Wundversorgung nicht selten zur Amputation der betroffenen Gliedmaßen.
Gefäßerkrankungen wie paVK (periphere arterielle Verschlusskrankheit) oder CVI (chronisch-venöse Insuffizienz) sind ebenfalls weit verbreitete Erkrankungen, die zu einer chronischen Wunde führen können.
Die verschiedenen Wundarten
Die häufigsten Arten von Wundheilungsstörungen sind Ulcus cruris, das diabetische Fußsyndrom und der Dekubitus. Darüber hinaus kann es nach operativen Eingriffen zu sekundären Wundheilungsstörungen beispielsweise durch Infektionen kommen.
Wundtherapie im Wundzentrum
medizinisch – therapeutisch – pflegerisch – professionell
Das verbinden wir in unserem Therapiekonzept auf der Grundlage aktueller Befundungen, (Differential-)Diagnosen und ein hergehender klinischen Untersuchungen.
Durch das Team des Wundzentrum Dresden, bestehend aus Fachärzten und speziell ausgebildeten Wundmanagern, sowie Physiotherapeuten mit spezieller Zusatzqualifikation im Bereich der manuellen und apparativen Lymphdrainage und Podologen mit spezieller Wundfachpflegeausbildung bieten wir Ihnen medizinisch,ärztliche, therapeutisch und pflegerische Versorgung auf höchstem Niveau.
Die Wundreinigung
Um eine chronische Wunden richtig behandeln zu können, ist es wichtig zu wissen, wie groß und wie tief die Wunde ist und in welchem Zustand der Wundheilung sie sich befindet (Topografie, Ikonografie, Belagzustand, akut vs. chronisch). Zunächst wird die Wunde daher in einer sogenannten „Naß-Trocken-Phase“ nach G. K. gereinigt und ggf. desinfiziert. Hierzu verwenden wir neutrale Wundspüllösungen wie NaCI 0,9% (Kochsalzlösung) oder Ringerlösung. Bei keimbelasteten oder kritischen Wunden setzen wir Wundspüllösungen mit antimikrobiellem Zusatz wie Actimaris®, Prontosan® oder Octenillin® ein. Diese besitzen im Gegensatz zu den Antiseptika die Vorteile, deutlich seltener ein Brennen zu verursachen und zeitlich unbegrenzt einsetzbar zu sein. bei Infekten oder akuten Verletzungen werden kurzzeitig (unter einer Woche) antiseptisch wirksame Lösungen wie PVP-Jod oder Octenisept® eingesetzt.
Befinden sich abgestorbene Zellen oder entzündetes Gewebe auf der Wunde, müssen diese als erstes entfernt werden, Débridement genannt. Üblich ist ein chirurgisches Débridement, bei dem der Arzt Skalpell, Ringkürette und Pinzette einsetzt. Eine andere Möglichkeit ist das enzymatische Débridement: Hierbei trägt der Therapeut Enzyme auf die Wundoberfläche auf, die abgestorbenes Gewebe auflösen und die Wundheilung fördern. Die enzymatische Reinigung schont das Gewebe, wirkt jedoch nur relativ oberflächlich und es kann sich eine Allergie gegen die Enzyme entwickeln. Eine Alternative ist das biochirurgische Débridement. Hierbei werden Fliegenlarven auf die Wunde gesetzt, die abgestorbenes Gewebe aufnehmen. Unterstützend wirkt aber auch die autolytische Wundreinigung mittels moderner hydroaktiver Wundauflagen. Das chirurgische Débridement verursacht häufig Schmerzen, die sich mit Schmerzmitteln, lokaler Betäubung oder im äußersten Fall mit Narkose behandeln lassen.
Antiseptika bei infizierten Wunden
In jeder chronischen Wunde können sich Keime einnisten, was häufig auch mit Entzündung, Fieber und Schmerzen einhergehen kann. Bei einer derartigen Infektion verschreibt der Arzt Antibiotika. Zusätzlich werden diese Wunden mit den oben genannten Antiseptika gereinigt. Ergänzend kann eine Vielzahl von antiseptischen Wundauflagen unterstützend zum Einsatz kommen.
Die richtige Wundauflage
Nach der Reinigung wird die Wunde mit verschiedenen Verbandstoffen versorgt. Aktuell gibt es in Deutschland über 500 verschiedene Wundauflagen bzw. Wundfüller. Um hier nicht den Überblick zu verlieren sind alle unsere Mitarbeiter herstellerneutral weitergebildet worden. Regelmäßige Schulungen sind für uns selbstverständlich um diesen, sich schnell weiterentwickelnden Markt überblicken zu können. Diese hydroaktiven (feuchten) Wundauflagen sollen die Wunde feucht halten, überschüssige Flüssigkeit aus der Wunde entfernen und vor Infektionen schützen
Spezielle Therapieverfahren
Um die Wundheilung zu fördern, kommen auch Therapieverfahren wie zum Beispiel Laser, Ozon oder die Vakuumtherapie zum Einsatz. Die Vakuumversiegelungstherapie kann nach einem chirurgischen Débridement vor allem in der Granulationsphase eingesetzt werden. Hierbei wird mit Hilfe eines Therapiesystems ein Unterdruck angelegt. Die Wunde zieht sich zusammen und wird kleiner. Zusätzlich fördert die Vakuumtherapie, dass neues Gewebe gebildet wird, der Wundgrund besser durchblutet, Wundexsudat abtransportiert wird und weniger Keime in die Wunde dringen bzw. diese aus der Wunde rascher abtransportiert werden. Die Behandlung geht in den meisten Fällen über ein bis vier Wochen. Es gibt inzwischen gute Hinweise, dass die Vakuumversiegelung vor allem bei großflächigen und infizierten Wunden die Heilung sehr begünstigt.
Operation bei großen Wunden
Manche Wunden sind so groß, dass sie sich nicht von selbst schließen. Dann empfiehlt der Arzt im Wundzentrum unter Umständen eine Hauttransplantation. Hierbei verpflanzt der Chirurg Haut von einer anderen Körperstelle, meistens dem Oberschenkel, auf die Wunde, um sie zu schließen. Diese operativen Maßnahmen erfolgen in den kooperierenden Kliniken des Wundzentrum Dresden.
Hautpflege sehr wichtig
Gerade bei chronischen Wunden sollte die Haut in der Nähe der Wunde gut geschützt werden. Ein spezieller Hautschutz bewahrt die Wundränder davor, aufzuweichen. Für die Wundumgebung bieten sich pH-neutrale oder harnstoffhaltige Produkte an, die Hypoallergenität getestet wurden. Deshalb sollte man auf folgende Inhaltsstoffe grundsätzlich verzichten (Beispiele):
- Duftstoffkomponenten wie z.B.: Irisch Moos, Kolophonium, Moschusextrakt, Perubalsam, Zimtaldehyde, etc.
- Salbengrundlagenund sonstige Zusatzstoffe wie z.B.: Cetylstearylalkohol, Lanolin, Molke, Propylenglykol, Wollwachsalkohole, usw.
- typische Konservierungsstoffe wie z.B.: Benzalkonium Chlorid, Bronopol, Chlorhexidine, Cloracetamide, DMDM – Hydantoin, FormaldehydeImidazollidinylharnstoff, Kathon – CG, Para-Gruppe, Quaternium 15, Thiamersal usw.
Grundkrankheit nicht vergessen
Zu der Behandlung einer chronischen Wunde gehört nicht nur die lokale Versorgung der Wunde. Genauso wichtig ist es, die Grundkrankheit(-en) zeitnach zu erkennen und zu behandeln. Ist beispielsweise die Durchblutung weiterhin gestört, kann auch eine ansonsten gut versorgte Wunde nicht heilen. Daher gehört eine umfangreiche Diagnostik für unsere Wundzentren Dresden zu Grundlage einer erfolgreichen Therapie. Um dies zu gewährleisten arbeitet unser Wundzentrum Dresden mit weiteren kooperierenden Fachärzten und Kliniken eng zusammen.
Medikamente gegen Schmerzen
Chronische Wunden verursachen oft starke Schmerzen. Im Durchschnitt leiden mehr als 50% aller chronischen Wundpatienten phasenweise oder generell an Schmerzen. Sie stören das tägliche Leben der Patienten, den Schlaf und können der Grund für Depressionen sein. Die Lebensqualität des Patienten und nicht selten auch der nächsten Angehörigen leidet bei ungenügender oder fehlender Behandlung oft erheblich. Unser behandelnder Arzt im Wundezntrum Dresden oder ein spezieller Schmerztherapeut kann den Betroffenen in diesen Fällen eine passende Schmerzmedikation empfehlen
Wir arbeiten in einer interdisziplinäre und intersektorale Zusammenarbeit zwischen Fach-, Hausärzten, Kliniken den pflegerischen Partner sowie den therapeutischne Partnern (Physiotherapie, Podologie)in einer gezielten Patientenüberleitung verbunden mit abgestimmten schnellen Dokumentenfluss, einer elektronischen Wunddokumentation (Akestes) und einem abgestimmten kommunikationnstransfer zwischen niedergelassenen Ärzten, Kliniken und dem Wundzentrum Dresden.
Somit können wir Patienten mit chronischne Wunden optimal versorgen, behandeln und therapieren.
intersektorale Vernetzung und gezielte Patientenüberleitung in der ambulanten Wundversorgung
- wir organisieren das Überleitungsmanagement zwischen dem stationären und ambulanten Bereich
- wir erarbeiten einheitlichen Versorgungsleitlinien
- wir erzielen eine intersektorale und interdiziplinäre Behandlung chronischer Wunden
- wir kooperieren mit den niedergelassenen Ärzten, den Pflegepartner un den therapeutischen Partnern für eine gemeinsame etische, patientenorientierte und erfolgsorientierten Wundversorgung
Konventionelle & moderne Wundversorgung
Von der trockenen zur feuchten Wundbehandlung
Im Rahmen der traditionellen Wundbehandlung waren das Trockenlegen der Wunde und ein häufiger Verbandwechsel oberstes Gebot. Was feucht war, galt als infiziert. Im Jahr 1962 konnte der englische Mediziner George Winter in Experimenten mit Hausschweinen nachweisen, dass feuchte Wunden besser heilen. Der Grund: Zellen sind im feuchten Milieu aktiver und können sich besser entwickeln und teilen und damit leichter neue Gewebe bilden.Mit dieser Erkenntnis war der Grundstein für eine moderne Wundtherapie gelegt: Das Prinzip der feuchten Wundbehandlung.
Es dauerte jedoch noch viele Jahre, bis sich dieses Prinzip zumindest teilweise in die Praxis umsetzte. Zur praktischen Umsetzung half vor allem die Entwicklung innovativer so genannter hydroaktiver Wundauflagen seit Anfang der 70er Jahre. Hierzu zählen beispielsweise Wundfüller, Alginate, Hydrofiber, Hydrogele, silberhaltige Wundfüller und Wundabdeckungen wie Folienverbände, Hydrokolloide, Schaumverbände, silberhaltige Wundauflagen und Hydrogelverbände.
Ein wichtiger Zweck dieser modernen Wundfüller besteht darin, einerseits eine Optimierung des lokalen Wundmilieus zu erzeugen, auf der anderen Seite den unmittelbaren Kontakt des Wundgrundes bzw. von Wundtaschen und -tunneln zur Wundabdeckung schlüssig herzustellen.
Ein großer Vorteil dieser innovativen Wundauflagen: Sie verkleben im Regelfall bei korrektr Handhabung nicht mit der Wunde, so dass dem Patienten bei einem Verbandwechsel Schmerzen weitgehend erspart bleiben. Außerdem verbleiben die hydroaktiven Auflagen deutlich länger auf der Wunde als die traditionellen Kompressen, was ihre Wirtschaftlichkeit erklärt.
Trotz der nachweisbaren Vorteile sowohl hinsichtlich medizinischer Wirksamkeit als auch gesundheitsökonomischer Kosteneffektivität wird nach wie vor die konventionelle (trockene) Therapie überwiegend in Deutschland angewendet . Auch im Vergleich mit anderen europäischen Ländern, wie z. B. Spanien, Großbritannien und Frankreich, ist der Anteil innovativer Wundtherapien in Deutschland deutlich geringer.
In der aktuellen Wundtherpaie haben sowohl die traditionellen, als auch die modernen Therapieverfahren je nach Indikation ihren Stellenwert. Darüber hinaus werden diese Verfahren durch chirurgische oder apparative Verfahren ergänzt.
Erfolge im Wundzentrum und Wundnetz Dresden
Überdurchschnittlich hoher Behandlungserfolg!
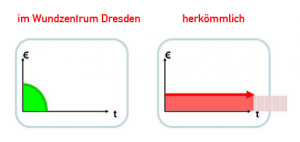
Bei nahezu 50 % unserer Patienten haben wir in den letzten 2 Jahren mit unserer Behandlung im Wundnetz Dresden einen sicheren Wundverschluss bzw. sichere Abheilung erzielen können.
3-6 Monate Behandlungsdauer bis zum Wundverschluss!
Unseren Behandlungserfolg erzielen wir bei über 50 % unserer Patienten üblicherweise in deutlich weniger als sechs Monaten, was im Vergleich zu typischen Wundverschlusszeiten von 14 Monaten und länger für die Patienten und alle Beteiligten Behandler eine riesen Erleichterung darstellt.
Lebensqualität erheblich verbessert!
Für unsere Patienten bedeuten unsere Behandlungserfolge, die verkürzte Behandlungsdauer, aber auch bereits die Art und Weise unserer Behandlung einen ganz erheblichen Zugewinn an Lebensqualität. Wir beenden bzw. verringern folgende Probleme:
- Schmerzen
- Beeinträchtigung durch Sekretierung und Geruchsbelastung
- Einschränkung der Beweglichkeit
- Infektionskrankheiten und deren Folgeschäden
- Unnötige stationäre Krankenhausaufenthalte
Geringere Kosten trotz höherer Qualität
Durch die erfolgreiche Behandlung in unserem Wundzentrum Dresden
würden deutlich geringere Kosten für die Versicherungsgemeinschaft infolge
chronischer Wunden entstehen.